निदान
नैदानिक अवलोकन
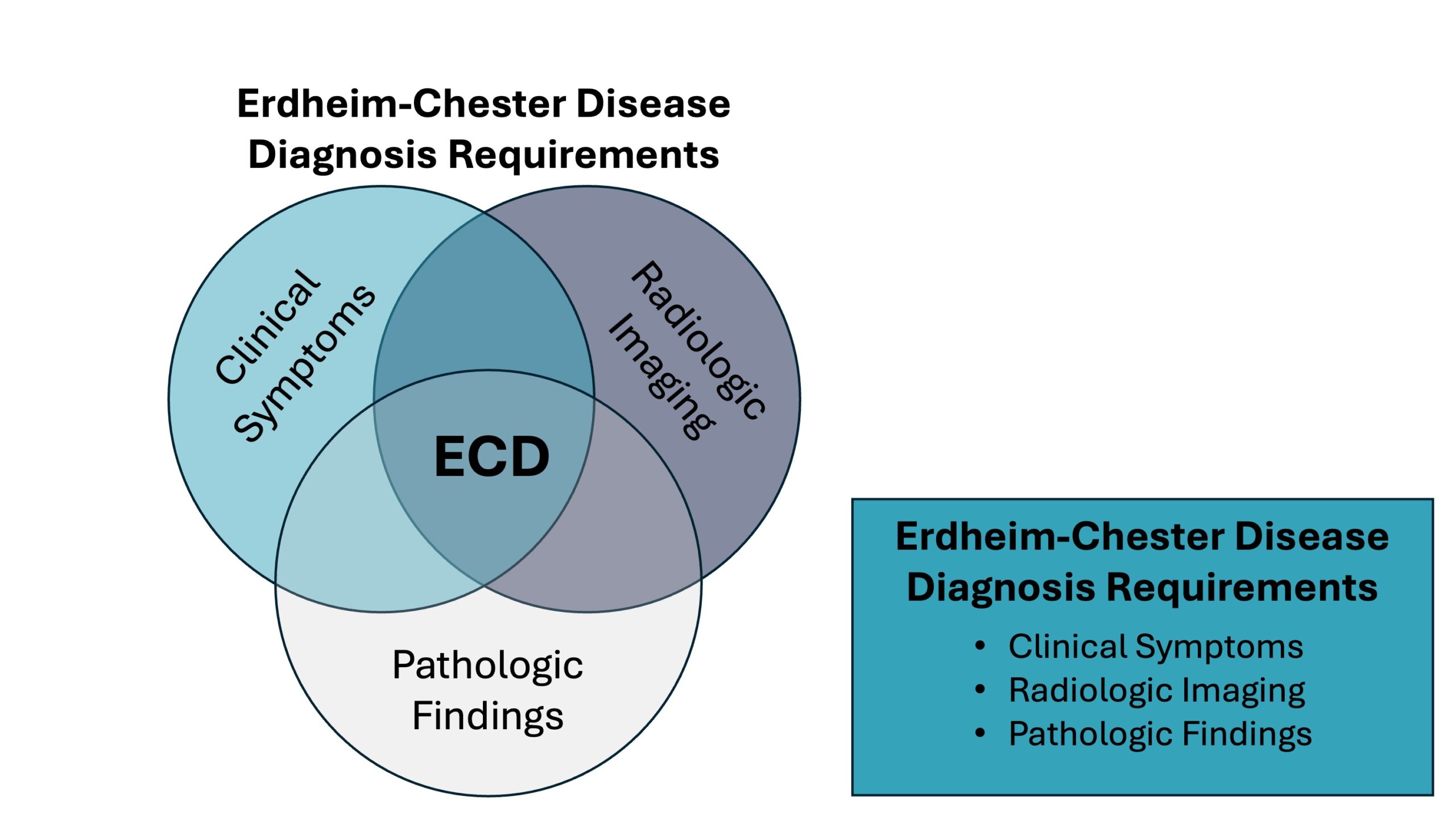
ECD निदान अक्सर चुनौतीपूर्ण होता है, क्योंकि इसके लक्षण विशिष्ट नहीं होते और यह कई अन्य चिकित्सीय स्थितियों से मिलता जुलता होता है। कुछ मामलों में निदान में अक्सर वर्षों या दशकों की देरी हो जाती है। एक निश्चित निदान आमतौर पर पीईटी-सीटी, सीटी, एमआरआई, या हड्डी स्कैन से रेडियोलॉजिक निष्कर्षों के संयोजन में ECD -संबंधित बायोप्सी की समीक्षा पर आधारित होता है। बायोप्सी का उत्परिवर्तन परीक्षण भी ECD निदान में तेजी से महत्वपूर्ण होता जा रहा है। लगभग 90% या उससे अधिक ECD रोगियों में ECD मार्ग में आनुवंशिक उत्परिवर्तन के कारण ECD मार्ग कैस्केड में सक्रियता दिखती है। माना जाता है कि ये उत्परिवर्तन विरासत में मिलने के बजाय व्यक्ति के जीवनकाल (दैहिक) के दौरान प्राप्त होते हैं; इसलिए, ये उत्परिवर्तन पीढ़ियों से पारित नहीं होते हैं।
निदान के लिए इमेजिंग का उपयोग किया जाता है
सीटी स्कैन, पीईटी/सीटी स्कैन (सिर से पैर तक), एमआरआई, बोन स्कैन या इकोकार्डियोग्राम जैसे गैर-इनवेसिव स्कैन ECD के निदान के लिए उपयोग किए जाने वाले सामान्य परीक्षण हैं। पीईटी/सीटी को ECD सटीक निदान करने और बीमारी की सीमा की पहचान करने में सबसे अधिक मददगार माना जाता है।
बायोप्सी का उपयोग निदान के लिए किया जाता है
यदि शरीर के भीतर कोई द्रव्यमान या घाव पाया जाता है, तो ECD के लिए निदान कार्य के भाग के रूप में ऊतक बायोप्सी की जाएगी। बायोप्सी अक्सर सुई का उपयोग करके की जाती है, लेकिन कभी-कभी, पर्याप्त ऊतक प्राप्त करने और उचित निदान पर पहुंचने के लिए सर्जिकल बायोप्सी की आवश्यकता होती है। एक रोगविज्ञानी बायोप्सी के माध्यम से प्राप्त ऊतक के नमूने का अध्ययन करेगा। ECD प्रभावित ऊतक में आमतौर पर झागदार (वसा युक्त) हिस्टियोसाइट्स के समूह होते हैं जिनमें पुरानी सूजन के लक्षण होते हैं, अक्सर टाउटन-प्रकार की विशाल कोशिकाएँ और फाइब्रोसिस होते हैं। रोगविज्ञानी यह जाँचने के लिए अतिरिक्त दाग (डाई परीक्षण) करेगा कि क्या ECD हिस्टियोसाइट्स में विशिष्ट मार्कर मौजूद हैं। त्वचा और पेरिरेनल ऊतक अक्सर निदान और आणविक विश्लेषण के लिए अधिक जानकारीपूर्ण होते हैं।
आनुवंशिक परीक्षण
यदि ECD का संदेह है तो पैथोलॉजिस्ट बायोप्सी नमूने पर आनुवंशिक परीक्षण कर रहे हैं। यदि ECD -ज्ञात उत्परिवर्तन पाया जाता है, तो यह अधिक निश्चित निदान की ओर ले जाएगा और अक्सर रोगी के लिए सर्वोत्तम उपचार का चयन करने के लिए इसकी आवश्यकता होती है। उत्परिवर्तन परीक्षण हमेशा उत्परिवर्तन नहीं दिखाता है, और यह याद रखना महत्वपूर्ण है कि ECD निदान प्राप्त करने या उपचार की अनुमति देने के लिए उत्परिवर्तन का पता लगाना आवश्यक नहीं है।
निदान
ECD सही निदान पर पहुंचने या ECD निदान को खारिज करने के लिए, डॉक्टर प्रभावित ऊतक की बायोप्सी और संबंधित इमेजिंग अध्ययनों के निष्कर्षों पर भरोसा करते हैं। एक प्रशिक्षित रोगविज्ञानी को ऊतक के नमूनों की समीक्षा करनी चाहिए, और इमेजिंग की समीक्षा रेडियोलॉजिस्ट द्वारा की जानी चाहिए, दोनों को ECD का ज्ञान है। रोगविज्ञानी, रेडियोलॉजिस्ट और रोगी को देखने वाले चिकित्सक के लिए निदान पर पहुंचने के लिए एक-दूसरे के साथ अच्छी तरह से संवाद करना महत्वपूर्ण है।
भागीदारी के सभी क्षेत्रों के लिए व्यवस्थित खोज
एक बार प्रारंभिक परीक्षण ECD निदान का संकेत देते हैं, तो संभवतः प्रभावित अंगों का व्यवस्थित अध्ययन करना महत्वपूर्ण है, जिसमें कंकाल, फेफड़े, हृदय, बड़ी वाहिकाएँ, केंद्रीय तंत्रिका तंत्र, गुर्दे, आँखें, पिट्यूटरी और/या त्वचा शामिल हैं। ECD वाले व्यक्ति को बीमारी की सीमा निर्धारित करने के लिए सटीक आधार रेखा प्राप्त करने के लिए कई विशेषज्ञों से मिलने की आवश्यकता होती है। इससे चिकित्सा दल को ECD की निगरानी करने में मदद मिलती है ताकि यह देखा जा सके कि उपचार प्रभावी हैं या नहीं और यदि उपचार शुरू होने के बाद बीमारी बढ़ने लगे तो त्वरित कार्रवाई की जा सके। अपेक्षित परीक्षण में शामिल हैं:
- रक्त परीक्षण.
- स्कैन में पीईटी/सीटी, संभावित अस्थि स्कैन, एमआरआई (मस्तिष्क के लिए आवश्यक), अल्ट्रासाउंड, इलेक्ट्रोकार्डियोग्राम और इकोकार्डियोग्राम शामिल होंगे।
- कोमल ऊतक और/या हड्डी की बायोप्सी।
- विशेषज्ञ परीक्षण, संबंधित स्थानों के आधार पर, न्यूरोलॉजी (मस्तिष्क), कार्डियोलॉजी (हृदय), नेफ्रोलॉजी (गुर्दा), एंडोक्राइनोलॉजी (हार्मोन), त्वचाविज्ञान (त्वचा), नेत्र विज्ञान (आंखें), पल्मोनोलॉजी (फेफड़े), मनोविज्ञान (मानसिक स्वास्थ्य), और शायद अन्य शामिल होंगे।
अन्य संबंधित रक्त विकारों की जाँच
इनमें से कुछ परीक्षण ECD रोगियों के एक छोटे प्रतिशत में पाए जाने वाले अतिरिक्त रक्त विकारों को बाहर करने के लिए विशिष्ट जाँच हैं। अध्ययनों से पता चला है कि लगभग 10% ECD रोगियों में अन्य रक्त कैंसर होते हैं, जिनमें मायलोडिस्प्लास्टिक सिंड्रोम (MDS), मायलोप्रोलिफेरेटिव नियोप्लाज्म (MPN), या क्रोनिक मायलोमोनोसाइटिक ल्यूकेमिया (CMML) शामिल हैं। इन स्थितियों के लिए परीक्षण करना महत्वपूर्ण है ताकि उचित उपचार और निगरानी की योजना बनाई जा सके।
अधिक जानकारी के लिए
निम्नलिखित प्रकाशन ECD निदान और उपचार में अग्रणी विशेषज्ञों द्वारा लिखे गए हैं। यह अत्यधिक सुझाव दिया जाता है कि इन दस्तावेजों को ECD से अपरिचित किसी भी डॉक्टर के साथ साझा किया जाना चाहिए और ECD से पीड़ित किसी व्यक्ति को देखना चाहिए।
- राष्ट्रीय व्यापक कैंसर नेटवर्क (एनसीसीएन) हिस्टियोसाइटिक नियोप्लाज्म, संस्करण 2.2021, ऑन्कोलॉजी में एनसीसीएन क्लिनिकल प्रैक्टिस दिशानिर्देश ।
- ब्लड जर्नल लेख, https://ashpublications.org/blood/article/135/22/1929/452713/ Erdheim-Chester -disease-consensus-recommendations
अगला> उपचार
अंतिम अद्यतन: 02/27/25